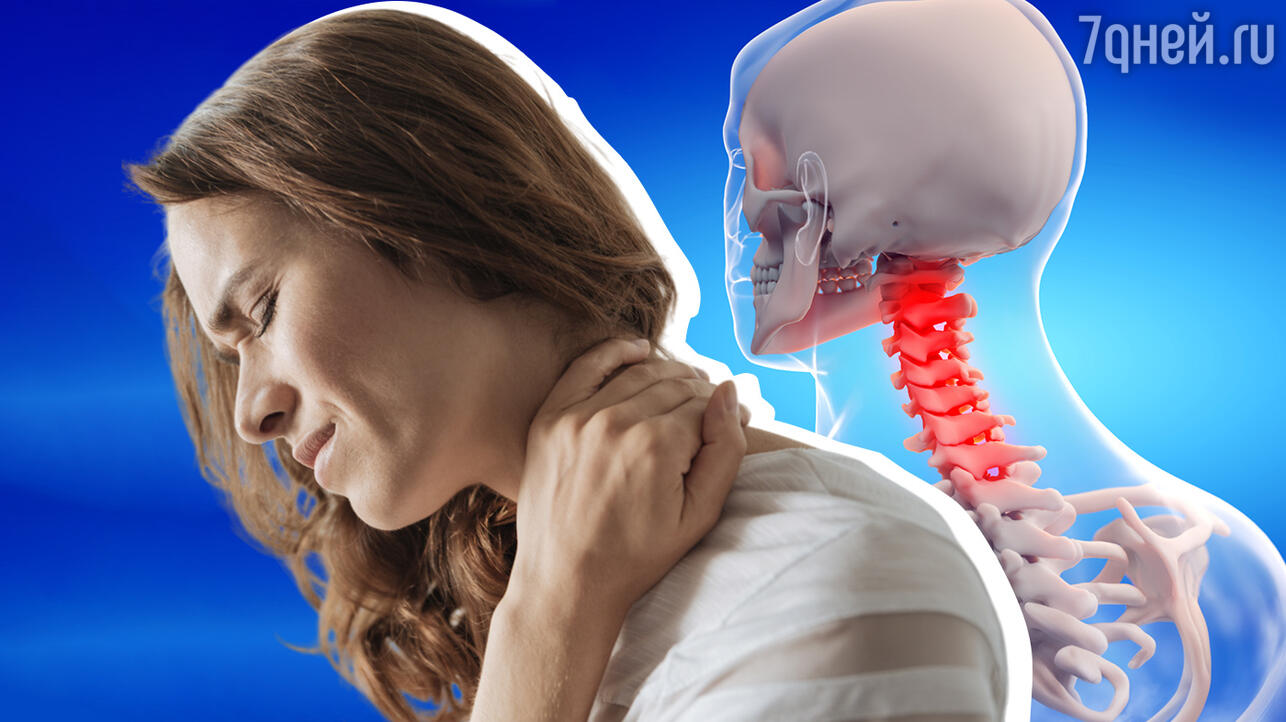
Многие люди страдают от боли в шее, что ограничивает ее подвижность и качество жизни. Кроме того, ситуация часто ухудшается, когда мы надолго склоняем голову над телефоном или компьютером.

«Независимо от причины проблемы в шее, основными компонентом является появление сильной боли в покое и при движениях и ограничение подвижности в шее, за счет спазма мышц, возникающий как защитно-охранительный механизм».
Причины боли в шее

Причин для появления болей в шее много, но наиболее частые это:
- спазм мышц шеи;
- травма и воспалительные изменения связочного аппарата позвоночника;
- воспаление, атроз и последующая деформация дугоотростчатых суставов шейного отдела позвоночника;
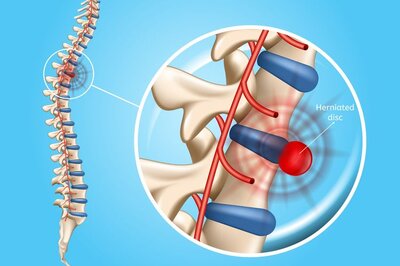
- компрессия спинномозговых корешков грыжами диска;
- раздражение оболочек спинного мозга;
- более редкие причины.
Что касается защемления в шейных позвонках, то это передавливание нервных отростков позвонками и межпозвонковыми дисками (что приводит к защемлению нерва). Также это заболевание называют радикулопатией. Оно становится причиной сильных спазмов и нарушает двигательную активность. Также может быть нарушена чувствительность рук, могут преследовать головные боли и боли в груди.
Защемление случается часто и связано со сложным строением шеи. У нее сложная структура построения позвонков, большое число нервов и сосудов, отходящих к мозгу, кроме того, шейные позвонки расположены близко друг к другу.
«Так как причин для появления болей в шее много необходимо обязательно обращается врачу и проходить обследование и лечение под контролем специалистов, особенно если болевой синдром носит длительный и стойких характер», — рекомендует врач.
Как лечить боли в шее

«Самостоятельное прием анальгетиков (НПВС — нестероидные противовоспалительные) может приносить облегчение, однако чаще дает непостоянный и нестойкий эффект, и болевой синдром через некоторое время возвращается, — продолжает эксперт. — Главное, что нужно запомнить, это заболевание хроническое, поэтому основное в лечение пациентов — это достижение стойкой ремиссии».
Подход к лечению боли в шее комплексный включающей несколько этапов. Первый этап — купирования острого болевого синдрома. Здесь применяется, в первую очередь, иммобилизация шейного отдела за счет обеспечения покоя и иногда ношения шейных ортезов. Также врач может выписать анальгетики (НПВС), миорелаксанты и физиотерапию.
В физиотерапии отдаются предпочтения методикам с использование импульсного магнитного поля, разной степени интенсивности или диодинамическим токам (токи Бернара).
На втором этапе, после купирования острого болевого синдрома и частичного восстановления объема движения в шее, начинается ранняя реабилитация пациентов, обязательным компонентом которой является лечебная физкультура. Расширяется объем физиотерапевтических процедур, начинают применяться мануальные техники (мануальная терапия, остеопатия).
После полного купирования болевого синдрома и полного восстановления объема движения в шее, наступает период ремиссии. Основная задача этого периода поддержание длительной, стойкой ремиссии. Обязательным и самым эффективным методом является лечебная физкультура и ее эквиваленты (плавание, йога), которая по необходимости можно дополнять курсами мануальной терапии или остеопатии.
Дополнительные источники: