Синдром диабетической стопы — одно из самых грозных осложнений сахарного диабета. В запущенной ситуации пациенту грозит ампутация. Но если соблюдать меры предосторожности, беды можно избежать.

«Высокие уровни сахара и холестерина в крови приводят к тому, что у диабетика развивается атеросклероз крупных сосудов (артерий), что влечет за собой поражение нервных окончаний. В результате у пациента снижается чувствительность: нога не реагирует на температурные и иные раздражители, не ощущает прикосновений и даже боли. В такой ситуации повредить стопу и голень становится очень легко, а любые раны при диабете заживают очень плохо».
Диабетикам нужно быть осторожными
Людям с сахарным диабетом важно вести особый образ жизни и соблюдать меры предосторожности в разных ситуациях, которые для здоровых людей не представляют серьезной опасности.
Но, тем не менее, основа профилактики развития синдрома диабетической стопы – это, в первую очередь, контроль и нормализация уровня сахара в крови. Кроме того, полный отказ от курения, борьба с лишним весом, контроль и коррекция повышенного артериального давления. Если сахарный диабет будет хорошо контролироваться, риск грозных осложнений значительно снизится.
Где именно нужно проявлять особую настороженность, самый верный ответ — везде. Например, травмироваться можно при порезах и ссадинах кожи во время недостаточно аккуратной обработки ногтей. Или при натирании стопы неудобной обувью, а также при ударе, ушибе.
Ведь небольшую ранку диабетик просто не почувствует, а та будет расти, в нее будут попадать микробы
«Я не заметил» — чаще всего слышат специалисты отделения гнойной хирургии, когда диагностируют у пациента трофическую язву», — рассказывает эксперт.
Полезные правила для диабетиков

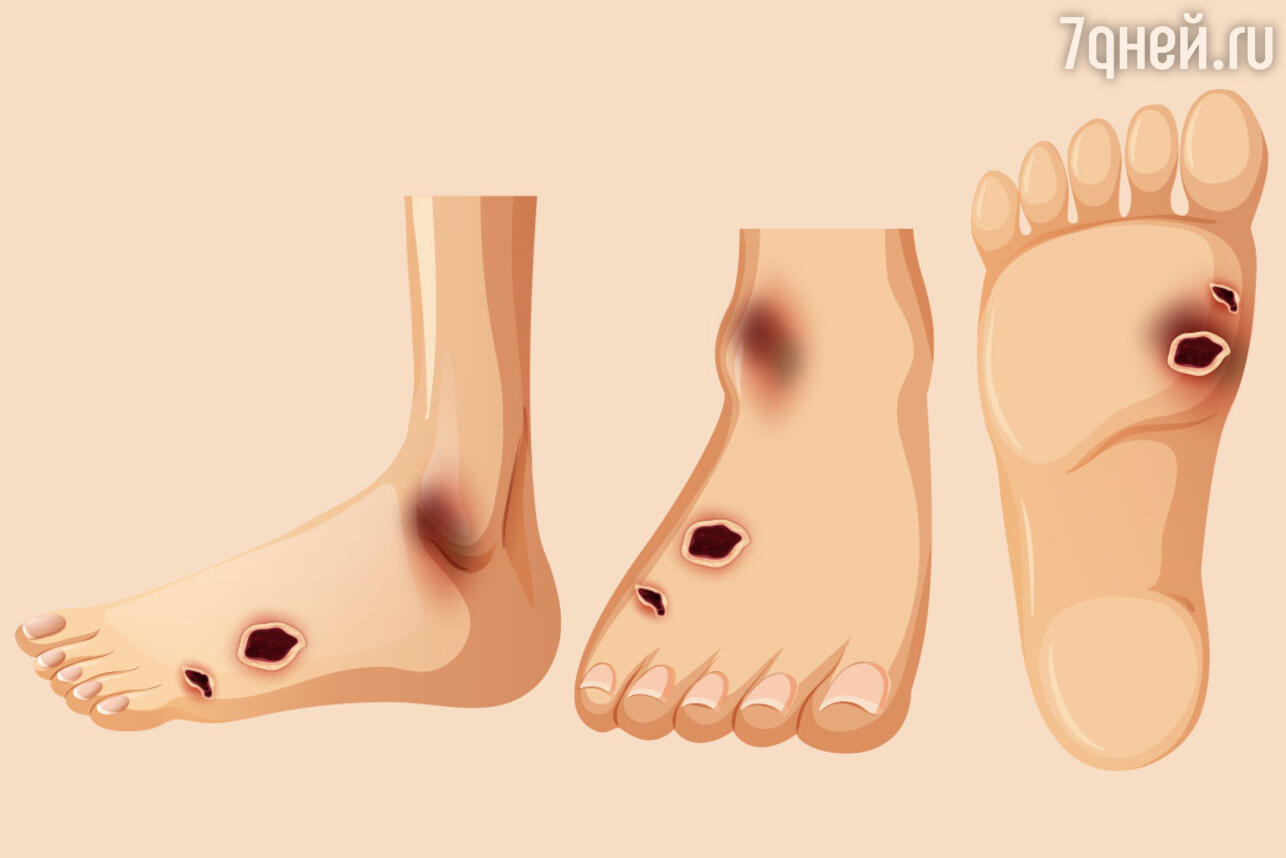
Любая микротрещина, порез, мозоль — спусковой момент для развития диабетической стопы. Чтобы избежать повреждений, важно соблюдать правила.
- Постоянно наблюдаться в кабинетах «Диабетической стопы», которые есть в каждом округе Москвы при городских поликлиниках. Особенно необходимо незамедлительно обратиться туда при незаживающих повреждениях стопы. Также можно посещать «Школы диабета». Врачи, работающие там, обучат какой образ жизни вести, чтобы избежать неприятных последствий. Такие школы существуют во всех крупных городах, обычно на базе поликлиник и медицинских центров. Обучение там бесплатное. Есть и интернет школы, где также можно получить всю базовую информацию.
- Ежедневно проводить самоконтроль. Как правило дважды в день чистить зубы, также у больного диабетом должна сформироваться привычка ежедневно осматривать свои стопы при помощи зеркала. Если пальцы на ноге потемнели или покраснели, стопа отекла или появилось чувство покалывания, бегание мурашек, образовались гнойнички, повысилась температура тела — это указывает на развитие гнойно-некротического процесса, следует незамедлительно обратиться к врачу. И категорически не заниматься самолечением.
- Ухаживать за ногами. Важно ежедневно мыть их теплой водой, после чего вытирать мягким полотенцем, не забывая о межпальцевых промежутках. Менять носки и чулки тоже нужно каждый день. При сухой коже стоп после мытья можно смазывать их полужирным кремом для ног, исключая область межпальцевых промежутков. Также полезно ежедневно делать сосудистую гимнастику для голеней и стоп.
- Внимательно выбирать и носить обувь. В случае повреждения стопы поможет особый «полубашмак» для разгрузки стопы. Он снизит давление на рану (благодаря этой обуви центр тяжести тела переносится со стопы на голень). Никогда не следует ходить босиком, даже дома, и не надевать туфли или сандалии на босую ногу. Не стоит носить узкую обувь, надо покупать мягкую, комфортную в носке, которая не вызовет мозолей. Кстати, важно перед тем, как надевать ботинки, тщательно осматривать их внутреннюю поверхность, проверяя, не закатился ли туда камешек, который может травмировать стопу, не завернулась ли стелька (в этом случае можно натереть ногу).
- Своевременно лечить грибок стопы. Он у диабетика не редкость. Помогут специальные антимикотические средства.
- Избегать перегрева и термических повреждений. Не стоит согревать ноги с помощью электрических обогревателей или горячих ванн (в том числе, для ног), лучше надеть теплые носки и выпить горячего чая.
- Соблюдать меры предосторожности. Особенно при обработке стоп и ногтей. Можно подпиливать ногти, но не коротко, а мозоли удалять аптечной пемзой. А вот использовать ножницы, лезвия, щипчики не следует категорически.
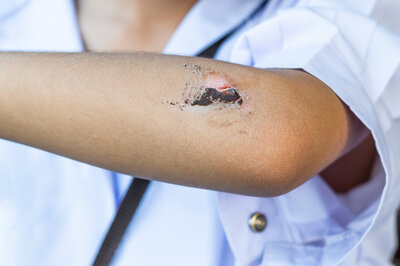
Что делать при порезе или ссадине
Как рассказал эксперт, первая помощь при ранах — обработка их антисептиком и наложение стерильной повязки. Если нет возможности оперативно попасть на прием к специалисту, можно приобрести мазь-антисептик и дезинфицирующее средство, например, с антибиотиком. Существуют и более действенные препараты, но их назначает только врач.
У пациентов, страдающих сахарным диабетом, заживление ткани проходит тяжелее, раны хуже очищаются и требуют более длительного лечения, поскольку восстановительные возможности организма снижены. А любая трофическая язва — это входные ворота для инфекции, что ведет к развитию флегмоны стопы, остеомиелиту (воспалению кости) и самому плохому исходу — гангрене, при которой вопрос встает об ампутации стопы.
Обзор современных методов лечения
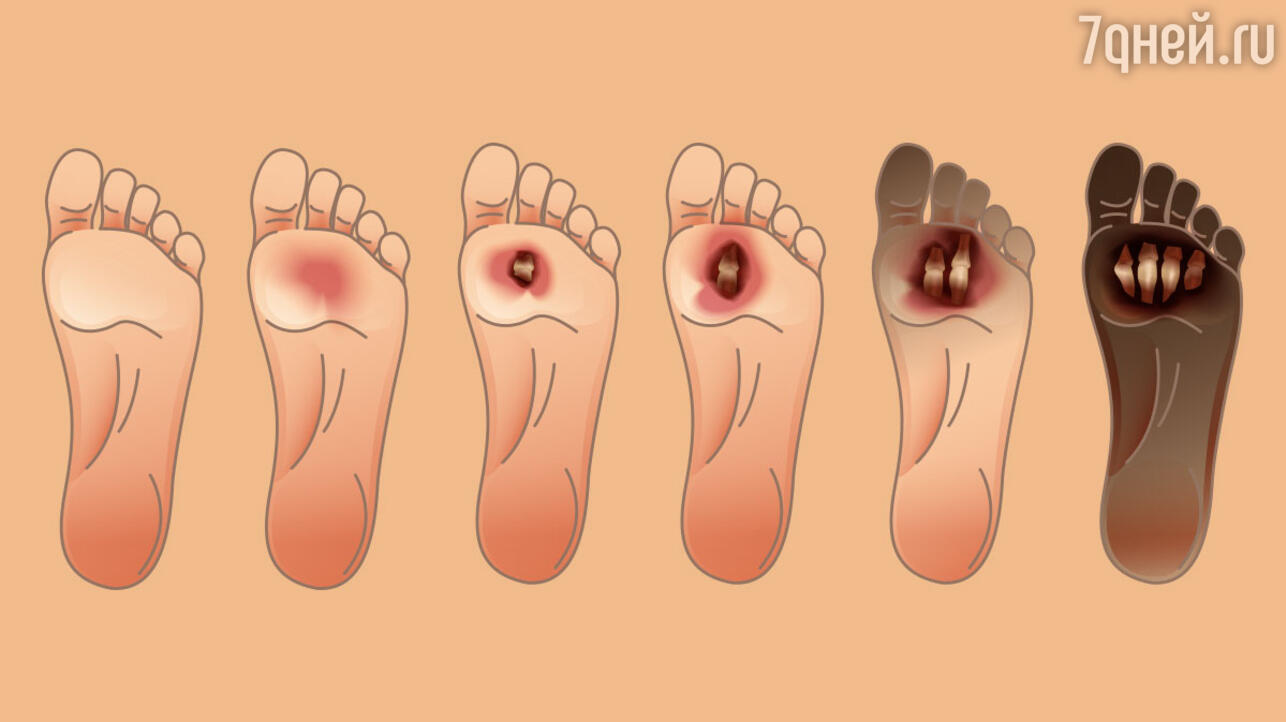
«Выбор способа лечения зависит от формы диабетической стопы, — говорит эксперт. — Если кровоток в стопе нормальный, выбирается более щадящий метод, а при воспалении кости проводят резекцию суставов. При нейроишемической форме, когда страдает системный кровоток (из-за стремительно развивающегося поражения кровеносных сосудов нижних конечностей), как правило, возникает гангрена стопы. И тут уже у пациента высок риск лишиться стопы».
К счастью, сегодня часто удается избежать ампутации. В этом случае приходят на помощь сосудистые хирурги — они проводят стентирование артерий нижних конечностей и помогают восстановить кровоток. Без этого спасти стопу нельзя.
Только затем делают щадящие локальные операции, направленные на сохранение опорной функции стопы. Для этого применяются разные хирургические обработки — вскрытие и дренирование абсцессов, резекции плюснефаланговых суставов, экзартикуляции пальцев, трансметатарзальные ампутации стопы (когда убираются все пальцы, но стопа при этом остается опорной).
«Дефектами кожного покрова уже занимаются хирурги, — рассказывает Андрей Аникин. — Мы применяем различные методики кожно-пластических вмешательств. Самые тяжелые для восстановления — подошвенные язвы. Ведь кожа стопы уникальна по своей структуре, поэтому должна «закрываться» такими же тканями, но взятыми со здоровой части стопы. Один из самых прогрессивных методов — применение островковых медиальных подошвенных лоскутов на сосудистой ножке для закрытия пяточных дефектов».
Применение всех этих методик у людей с уже имеющимися начальными поражениями ног позволило снизить количество ампутаций на 80 процентов.
Дополнительные источники: